"本體感覺是什麼?"
"曾經肌肉拉傷的部位為什麼容易再次受傷?"
"真的有『習慣性扭傷』嗎?"
什麼是本體感覺?

當我們閉上眼睛依然可以精準的摸到鼻子、摸耳朵甚至可以手拿杯子就口喝水,此時我們憑藉的就不是視覺回饋,而是一種不靠眼睛就可清楚知道自己的身體肢段如何移動、出力、做動作的感覺。這種一般人很容易不注意到卻無時無刻都存在的身體回饋訊號就叫"本體感覺."。本體感覺可以被稱之為"身體第六感",可以讓我們意識到軀幹與四肢身處空間中的相對位置變化,在即使失去視覺的引導時也能清楚自己身體的動作,讓中樞神經系統(大腦與脊髓)能有最基本的資訊可以整合判斷,使得動作更加到位與流暢。
我們是如何"感覺到"的?
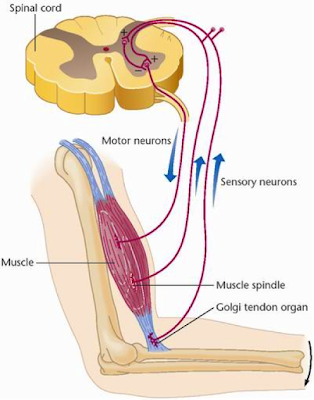
每種感覺都有對應的感官受器或器官,如視覺-眼睛、嗅覺-鼻子、觸覺-皮膚等,那麼本體感覺呢?本體感覺受季主要是在肌肉纖維裡面的肌梭、肌腱裡面的高基氏體,另外關節囊與韌帶內也都有類似的受器。
這些受器可以偵身體軟組織受力或出力的變化甚至外型的改變,如肌肉收縮變短、肌肉收縮但變長、韌帶或關節囊因動作被拉扯等,進而回饋各種資訊給中樞神經系統,包含身體的位置、姿勢以及身體各部位的運動情況,中樞神經系統再整這些複雜的資料,使我們能隨時掌握自己身體動作的狀況。
例如我們在靜止站立時,當身體微微側向一邊,這些受器就會感受到緩慢持續地牽拉,進而誘發肌肉產生緊張性收縮,這是維持姿勢最基本的反射活動;在動態活動時,這樣的機制就可以回饋肌肉、肌腱、韌帶等縮短、拉緊和放鬆的狀態給大腦,使大腦對肌肉運動狀態的分析以及動作時間的控制更加精準。
運動傷害後對本體感覺的影響
許多人在受傷後為了避免疼痛會自然而然讓受傷部位處在一個較不受力、舒服的位置,例如落枕時會將脖子擺在一個比較不痛的角度,久而久之就有機會改變大腦對於頭頸正中位置的認知。這些例子中,傷害所產生的疼痛長時間會改變受傷部位靜止的習慣姿勢,也會造成軟組織在彈性與長度上的變化,導致受傷部位動作上的失衡。另外,當一側因疼痛而肌肉張力提高時,會使大腦去重新尋求一個平衡,也容易造成姿勢的改變而不自知。

在本體感覺受損後除了靜態姿勢的改變,動態的控制也會因為感覺受器接受或傳遞給大腦訊號的功能在受傷後變得過度敏感或遲鈍,進而影響運動的表現。如腳踝扭傷的人在受傷後跑、跳動時常有遲鈍、不穩定感而害怕,甚至影響腳踝的功能。如此一來,當大腦少了來自身體部位完整且正確的動作資訊回饋,像是看東西隔了一層紗或扭曲的鏡面一樣,無法清晰判斷肢體的位置,動作反應可能就會慢半拍,在高複雜度或風險的運動狀況下(如籃球的跳躍搶籃板、棒球投手的跨步動作等)身體就可能無法適時應對意外而容易再次受傷。
運動傷害後本體感覺恢復的重要性
所以喜好運動習慣的人在受傷後的治療不應只是要求肌肉、肌腱等軟組織在結構上的修復;為了受傷部位真正在功能上能完全復原,治療的重點除了確認受傷組織是否修補完全以外,還必須確認以下兩個重點:

- 在受傷的部位依照受傷形式、恢復階段等考量,實行適量且適當強度的肌力、耐力訓練,幫助肌肉纖維修復並增加強度,讓因傷失用一段時間的肌肉可以恢復力量、耐力,具備最基礎的動作條件。

- 本體感覺的重建。這類的訓練通常需要在各種不平穩的環境或動作情境下進行,去加強刺激感覺受器(如在平衡球上蹲站踏步等),重塑"受器⬌中樞神經⬌動器"之間的迴路,恢復感覺受器的敏感度,使整個系統的功能回到受傷前之甚至是更好的狀態。
因此若有發現受傷後身體部位的運動表現或日常生活功能有異常的狀況,建議尋求專業物理治療師的評估,除了確定本身結構是否恢復以外,更要確認有無接受訓練的需求,才能在實質意義上恢復傷害所帶來的影響喔!

有任何身體上痠痛、疼痛的困擾或想知道的物理治療的相關資訊
歡迎與我們聯繫喔!


僵直性脊椎炎的患者,最適合的運動為核心肌群強化、游泳等非衝擊性的活動,並搭配足量的伸展去保持身體的活動度。